La primera vez que escuché el término tiroiditis posparto era aún residente de matrona y estaba investigando cómo pueden afectar las disfunciones tiroideas a la lactancia… Sin saber que unos meses más tarde sería yo quien experimentaría una.
Si lees hasta el final, te cuento mi historia y mi experiencia con la lactancia, que puede no ser la tuya, pero quizá te sirva de apoyo.
¿Qué es la tiroiditis posparto?
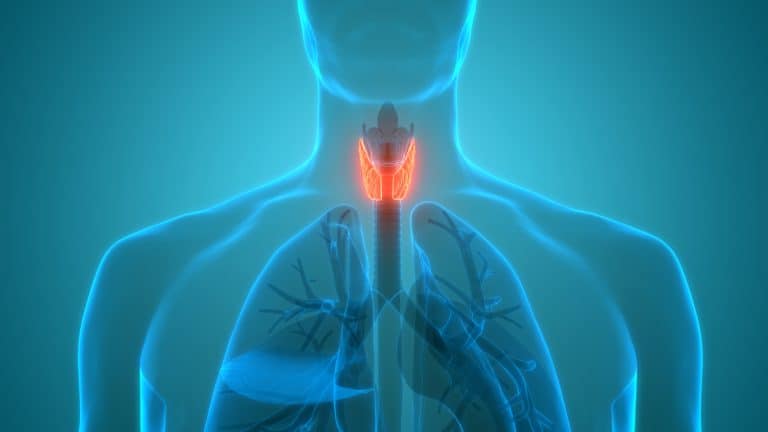
La tiroiditis postparto consiste en un mal funcionamiento de la glándula tiroidea por una inflamación de la misma. Pero ¿por qué se sucede esto?
Nuestro cuerpo fabrica anticuerpos para defenderse de los patógenos, pero en el caso de las enfermedades autoinmunes, estos se crean para atacar a nuestros propios tejidos, porque no se reconocen como propios, es decir, nuestro sistema inmune no está funcionando correctamente.
Si nuestro organismo fabrica anticuerpos antitiroideos, estos producen una destrucción de las proteínas del tejido de la glándula destruyendo los pequeños folículos que la forman y da lugar a una inflamación (imagina un racimo de uvas en el que se van rompiendo una a una).
Y ¿por qué en el postparto y no antes? Durante el embarazo se produce una ligera inmunosupresión fisiológica para evitar que nuestros anticuerpos ataquen a las estructuras del bebé. En los meses posteriores al parto hay un efecto rebote que provoca una agudización de las enfermedades autoinmunes.
¿Qué efectos tiene en tu cuerpo?
La tiroiditis suele cursar de distintas formas, la clásica sería debutando con un hipertiroidismo inicial que luego se convierte en un hipotiroidismo y finalmente se acaba resolviendo antes del año de postparto. Te estarás preguntando cómo puede ocurrir esto, pasar de un extremo a otro en pocos meses, incluso en semanas… Pues bien, al destruirse los folículos las hormonas tiroideas (T4 Y T3) se liberan sin control al torrente sanguíneo.
Si volvemos a la metáfora de la fábrica y las llaves del post anterior, digamos que los anticuerpos boicotean tu tiroides (tu fábrica) y hay un excedente de llaves (T4 Y T3). La jefa (TRH) se da cuenta y le dice a su encargada (la TSH) que se vaya de vacaciones un tiempo, con lo cual tenemos lista la fase de hipertiroidismo que dura hasta que se agotan los depósitos, es decir, hasta que los almacenes de tu fábrica se vacían.
Esta fase suele pasar desapercibida, ya que los síntomas se pueden confundir con el cansancio del postparto… se pueden sentir náuseas, nerviosismo, pérdida de peso, baja tolerancia al calor, sofocos, palpitaciones, fatiga, temblor e irritabilidad. Normalmente en este periodo solo es necesario tratamiento en caso de que los síntomas sean muy molestos.
Una vez que esos folículos empiezan a regenerarse, comienza la fase hipotiroidea. En nuestra metáfora, las máquinas de tu fábrica se van reparando y entonces la jefa TRH dice a la empleada (la TSH) que vuelva de vacaciones y que se ponga a trabajar a tope porque no les queda ninguna llave en los almacenes. Y la TSH empieza a trabajar a toda máquina para reponer las llaves que faltan (T4 y T3), hasta que la producción y la demanda se estabiliza y todo vuelve a la normalidad.
En esta fase hipotiroidea los síntomas son más llamativos: frío constante, ganancia de peso, hormigueo en las manos, piel seca, fatiga intensa… Y por eso muchas veces se diagnostica en este momento a través de una analítica.
Se recomienda tratamiento para las mujeres con TSH muy alta, sintomatología y en mujeres lactantes. La tiroiditis no implica que vayas a sufrir depresión postparto pero siempre que aparece está indicado hacer pruebas tiroideas, porque puede empeorar el proceso y exacerbar los síntomas.
Factores de riesgo para desarrollarla
La incidencia en la población no es muy alta, estaría alrededor de un 5% de mujeres, pero si tienes algún factor de riesgo, las probabilidades aumentan bastante.
En mujeres con diabetes mellitus tipo 1, hepatitis crónica vírica, lupus eritematoso, alguna otra enfermedad autoinmune o anticuerpos antitiroideos positivos (sobre todo los que permanecen altos en el primer trimestre de embarazo), está indicado un seguimiento a las seis u ocho semanas y a los tres o seis meses postparto a través de una analítica con perfil tiroideo.

En el caso de haber tenido un episodio similar tras partos anteriores, las posibilidades de que se repita son del 70%, por lo que también habría que hacer un seguimiento cercano.
¿Cómo puedo saber si estoy sufriendo una tiroiditis tras mi parto?
Os he hablado de las fases en la forma clásica, pero no siempre sucede así. Solamente en un 25% de las mujeres sucederá de la manera “típica”. El otro 25 % tendrá un hipertiroidismo que sucederá entre los dos y los seis meses postparto y que se solucionará solo… Lo que no quiere decir que no haya que estudiar la causa, determinar anticuerpos y hacer un seguimiento.
El resto, aproximadamente la mitad de las mujeres con este tipo de disfunción, se diagnosticará un hipotiroidismo entre los tres y los 12 meses postparto. En todo caso, si crees que puedes tener síntomas compatibles y/o factores de riesgo, habla con tu matrona o con tu médico de atención primaria para que determine si es necesario realizar alguna prueba. Si eres miembro de la Tribu CSC, podemos atender tu consulta online tantas veces como lo necesites.
Además, podéis descargar gratis la app de Criar con Sentido Común tanto para plataformas Apple como para plataformas Android, y tenéis una semana gratis para probar todas las ventajas de la membresía a la Tribu, realizar todos los cursos online disponibles y consultar a nuestros/as especialistas.

¿Se puede prevenir?
A día de hoy no hay evidencia científica sólida para asegurar que se pueda prevenir la tiroiditis, pero después de haber investigado y, sobre todo, de vivir en mi propia piel un hipotiroidismo autoinmune, puedo decir que se puede hacer mucho para al menos, disminuir un poco los riesgos de padecerla o que sea menos aguda. Y sobre todo para sentirse mejor.
No hay fórmula mágica para cuidar nuestro sistema inmune, tampoco te diré que sea fácil. Se trata, ni más ni menos, de cuidarnos para estar lo mejor posible. Por un lado, es importante nuestra salud mental y emocional. Un estrés mantenido produce niveles altos de cortisol y adrenalina, y nuestro sistema inmune se puede ver alterado. Por esto mismo es importante también descansar todo lo posible en el postparto.
Pero hay otras dos facetas muy importantes: el ejercicio físico habitual y la alimentación. Por suerte ya hay muchas y muchos nutricionistas especializados y actualizados en enfermedades autoinmunes que te ayudarán a alimentarte para sentirte bien.

Cada persona necesitará unas pautas distintas, pero por ejemplo sería buena idea empezar disminuyendo al máximo los utraprocesados (congelados, precocinados, bollería, galletas, harinas refinadas, grasa de mala calidad, comida rápida), el alcohol, bebidas azucaradas y otros tóxicos como el tabaco, además de aumentar la presencia de las verduras, proteínas de calidad y grasas saludables.
Tiroiditis y lactancia materna
Tanto la medicación para tratar la sintomatología en la fase de hipertiroidismo; como la que se utiliza en la fase de hipotiroidismo (propanolol, levotiroxina…), son 100% compatibles con la lactancia. Por ese lado puedes estar tranquila.
En cuanto a si afecta a la producción de leche, en el caso del hipotiroidismo sí que hay estudios que los relacionan, pero en el hipertiroidismo no está tan claro el comportamiento de la glándula mamaria. Además, aún no se sabe si afecta a la producción, al reflejo de eyección o a ambos.

Aunque la relación con la producción escasa o excesiva de leche sea controvertida, en la práctica sí que vemos casos en los que se sospecha que puede estar afectando, y es ahí cuando creo que es buena idea realizar analítica, pero solamente cuando otras causas más frecuentes de hipogalactia se hayan descartado (como mal agarre, tomas estrictas, limitar el tiempo al pecho, anquiloglosia…).
Si fuera necesario realizar alguna prueba diagnóstica como una gammagrafía, en la que se usan isótopos radiactivos que pasan a la leche materna y podrían afectar al bebé, habría que adecuar las recomendaciones al compuesto que se vaya a usar, siendo de elección los que tengan una vida media más corta. Es decir, los que permanezcan menos tiempo en leche materna y causen menos trastorno a madre y bebé.
Mi experiencia
Durante el embarazo descubrí que mi tiroides estaba teniendo algunas dificultades, y que mis anticuerpos antitiroideos eran positivos desde el primer trimestre, así que ya sospechaba que tendría que estar muy atenta a una posible tiroiditis posterior.
Tuvimos muchos problemas de lactancia, relacionados más con la anquiloglosia, y cuando ya parecía ir todo más rodado, a los cinco meses del parto empecé a notar palpitaciones, sofocos repentinos y náuseas. Le pedí a una compañera (gracias Esmeralda) que me sacara una analítica… Y ahí estaba, la primera fase de hipertiroidismo.
De momento no notaba unos síntomas alarmantes, aunque no me encontraba nada bien. La lactancia ya estaba instaurada, no noté disminución en la producción, pero sí en el reflejo de eyección que tanto necesitaba mi peque para compensar su dificultad en la succión.
Creo que al ser un bebé más mayor, la producción se mantuvo más estable que si mi bebé hubiese sido más pequeño. A las dos semanas repetimos analítica y ya estaba en fase de hipotiroidismo que requería tratamiento. Los anticuerpos estaban por las nubes, pero yo me encontraba mejor.
Con la medicación las cifras de TSH se nivelaron, pero el hipotiroidismo de Hashimoto se quedó conmigo para siempre… Fui parte de ese 10-20% de mujeres en las que no se restablece la función tiroidea.
Por si estás en ese momento tan duro, te diré que nuestra lactancia ha sobrevivido a frenillos, hipogalactias, separación madre-bebé y sí, también a una tiroiditis… Y ya llevamos cuatro años con ella. Así que te mando toda la fuerza del mundo.









0 responses on "¿Qué es la tiroiditis posparto?"