La salud de los bebés y los niños depende de muchos factores. A veces, incluso aunque seamos muy cautos y mantengamos todas las precauciones posibles, algunas patologías son prácticamente inevitables. Sobre todo, aquellas que son…
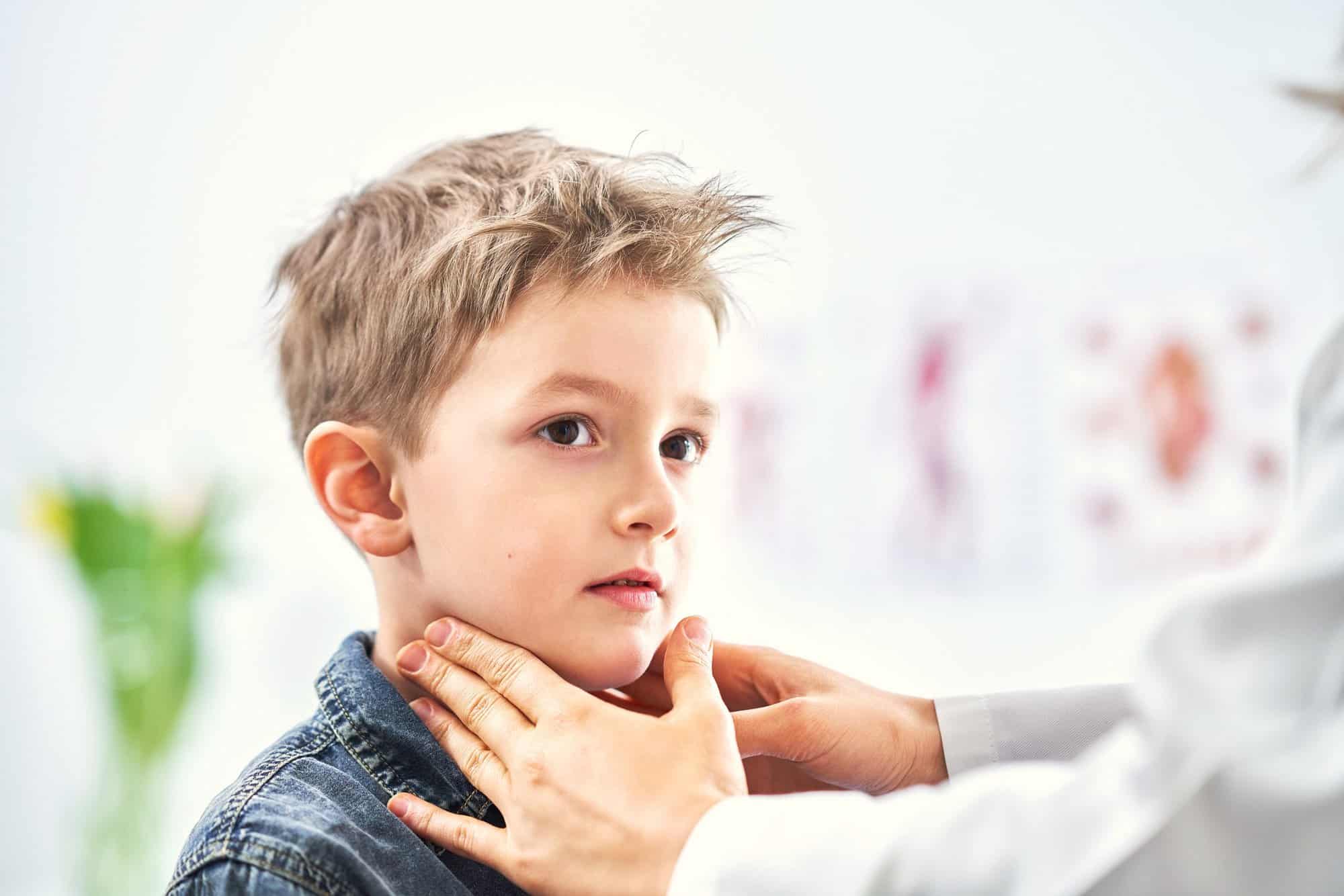
Aprovechando que el 23 de julio se celebra el Día Mundial del Síndrome de Sjögren (SS), aprovechamos para hablar del síndrome Sjögren Juvenil (SSjuv), una enfermedad autoinmune sistémica causada por la infiltración de linfocitos en las glándulas exocrinas que producen su inflamación (principalmente parotiditis) y su disfunción posterior (sequedad).
Síndrome de Sjögren juvenil
El síndrome de Sjögren (SS) es una enfermedad autoinmune sistémica que produce una pérdida de la función de las glándulas exocrinas y una sequedad generalizada.
La primera descripción de esta enfermedad la realizó en 1931 el oftalmólogo sueco Henrik Sjögren en su tesis doctoral. En población pediátrica debemos esperar hasta 1963 para encontrar la primera descripción de un caso.
En la edad infantil el síntoma inicial principal del SS juvenil (SSjuv) es la parotiditis recurrente. La parotiditis (más conocida como paperas), es una infección producida por un virus que afecta a las glándulas salivares (parótidas), situadas a ambos lados de la cara, en la parte alta y lateral del cuello. Las glándulas infectadas por el virus de la parotiditis aparecen inflamadas y duelen.

En cambio, cuando los pacientes son personas adultas, los principales síntomas iniciales del SS son la xerostomía (sequedad en la boca) y la xeroftalmia (sequedad de ojos). La producción de lágrimas es insuficiente o la evaporación de las mismas es demasiado rápida.)
Estas diferencias en la manifestación inicial de la enfermedad entre menores y adultos que hace su diagnóstico pediátrico sea mucho más complicado y hace que la enfermedad esté infradiagnosticada en la edad juvenil. De hecho, pueden pasar de 8 a 10 años hasta que un especialista diagnostique la enfermedad, según la AESS, la asociación española de la enfermedad.
La frecuencia del SS en adultos varía entre el 0,5 y el 4,8%, mientras que se considera una enfermedad rara en la infancia. Tiene mayor prevalencia en niñas y mujeres, y la edad de inicio media son los 10-12 años de edad.
Síntomas del Síndrome de Sjögren
La sintomatología inicial más frecuente del SSjuv es la parotiditis recurrente (en torno al 60-70% de los pacientes comienzan así, mientras que las personas adultas afectadas presentan una parotiditis recurrente en solo un 20-25% de los casos a lo largo de toda la enfermedad).
En cambio, la sequedad de ojos y boca, síntomas típicos del SS en la edad adulta (se presentan en más del 95% de los casos), pueden tardar años en aparecer en la población pediátrica. La presencia de xerostomía y xeroftalmia en la infancia se ha descrito en aproximadamente la mitad de los pacientes pediátricos, aunque muchos de ellos las presentan de forma asintomática, y se va incrementando a lo largo de la evolución de la enfermedad.
Dado que la causa más frecuente de la parotiditis recurrente en población infantil, el principal síntoma del síndrome de Sjögren juvenil, no es el SSjuv, sino una infección viral, siempre se debe excluir la presencia de infecciones, litiasis glandulares y una causa tumoral.
En cuanto a la posible detección precoz de la xerostomía y xeroftalmia, según la AEPED:
«La sensación de cuerpo extraño, la fotofobia y el dolor ocular son los síntomas principales de la sequedad ocular, mientras que la necesidad de beber agua de forma constante, la dificultad de tragar sin beber agua y el aumento de caries son algunos de los síntomas derivados de la sequedad bucal».
Otros síntomas menos frecuentes del SSjuv, según la AEPED, son la artralgias y artritis asimétrica, la acidosis tubular renal, la afectación extra-glandular (se presenta en la mitad de pacientes aproximadamente) y las artralgias y adenopatías. Igualmente, es frecuente en el Síndrome de Sjögren la presencia de halitosis o mal olor del aliento.
¿Cómo se puede saber si se tiene síndrome de Sjögren?
En la edad adulta, además de la demostración de una alteración inmunológica, el paciente debe presentar al menos uno de los dos siguientes hallazgos: Test de Schirmer menor de 5 mm o tinción corneal compatible con sequedad ocular en al menos un ojo o un flujo salival no estimulado menor de 0,1 mm/min. No obstante, en la población infantil, según manifiesta la AEPED:
«Menos de la mitad de los casos cumplen dichos criterios. Además, muchas de las exploraciones necesarias no se realizan de forma rutinaria en niños en todos los centros por necesitar sedación (biopsia de glándula salivar menor) o tener asociada radiación (gammagrafía salivar), lo que dificulta aún más la aplicación de estos criterios».
Los criterios de clasificación del SS en las personas adultas no son aplicables en la población infantil, ya que los síntomas típicos de la enfermedad que se presentan en la población adulta, suelen manifestarse muy tardíamente cuando la enfermedad se inicia en edad infantil. Por lo que, según la AEPED, el diagnóstico se centra en descartar infecciones y tumores, así como en detectar anticuerpos específicos (anticuerpos antinucleares, anti-Ro y anti-La) y lesiones en las glándulas, mediante técnicas de imagen como la ecografía.
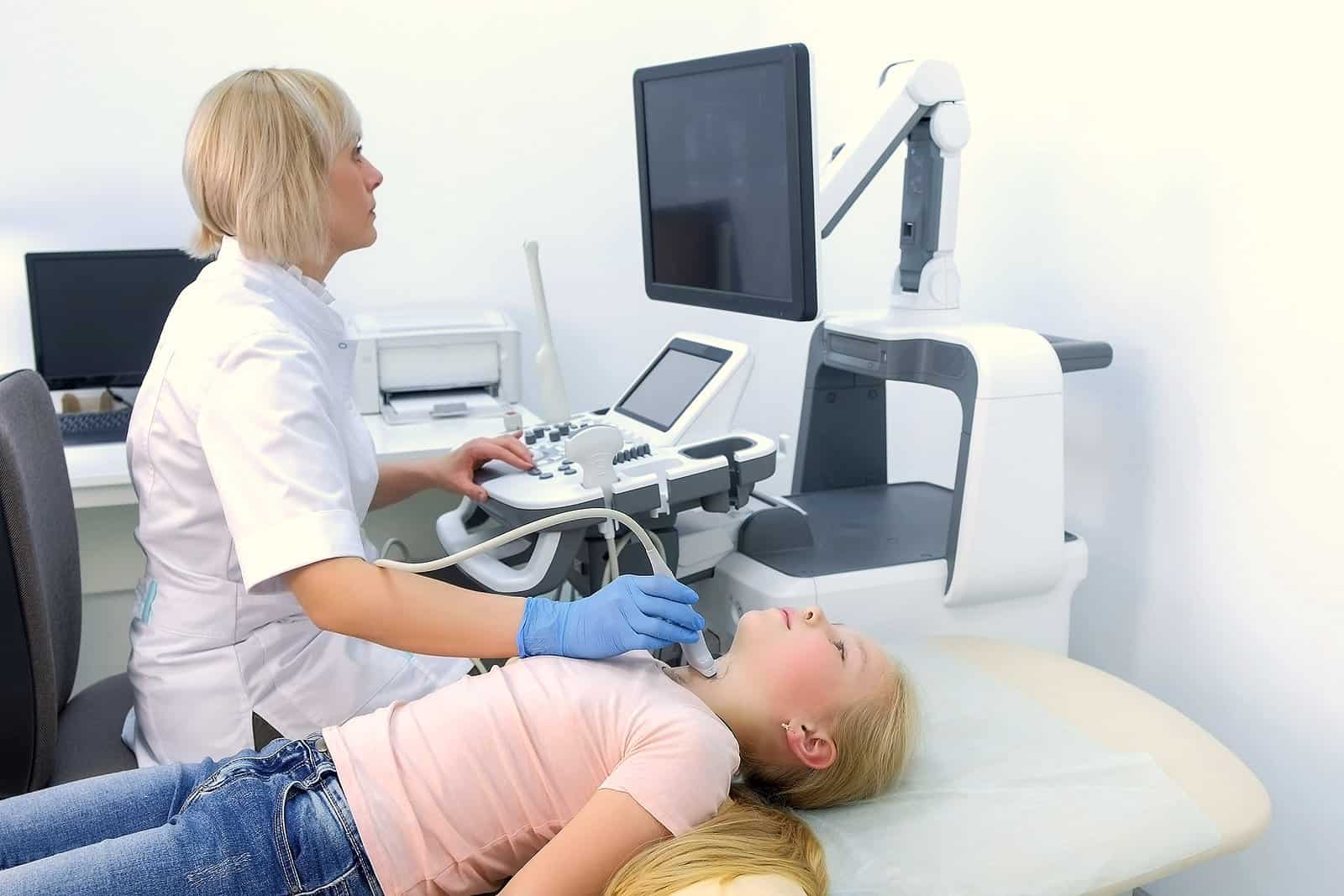
¿Qué examen de laboratorio confirma el diagnóstico del síndrome de Sjögren?
La ecografía de glándulas salivares (submandibulares y parótidas) de los pacientes afectados muestra lesiones ovaladas hipoecóicas (oscuras) dentro de un parénquima glandular heterogéneo. Los linfomas son la complicación más grave del SS y son más frecuentes en población joven.
«En adultos se ha descrito la presencia de estas lesiones ecográficas características en un 60-70% de los pacientes con SS, primario o secundario. En población infantil la proporción de pacientes con lesiones ecográficas se ha descrito en una proporción mayor, llegando al 90% o superior«, manifiesta la AEPED.
¿Produce el síndrome de Sjögren pérdida de peso?
Efectivamente, el SS puede causar delgadez o pérdida de peso, fatiga y cansancio. Esto es una consecuencia debida a la xerostomía (sequedad en la boca), ya que las glándulas salivales no producen suficiente saliva como para mantener la boca húmeda y la saliva es necesaria para masticar, tragar, saborear e incluso hablar; por lo que estas actividades pueden resultar difíciles y traducirse en una menor ingesta de alimentos.
Por otra parte, las personas con síndrome de Sjögren pueden presentar unos labios secos y agrietados, así como una lengua fisurada, lo que también puede dificultarles comer. No obstante, dado que la sequedad de boca y ojos no es un síntoma frecuente en la SS juvenil, es difícil que la pérdida de peso afecte a los pacientes jóvenes.
Tratamiento para el Síndrome de Sjögren
Aunque no existe un protocolo para el diagnóstico ni el tratamiento aceptado internacionalmente para el síndrome de Sjögren juvenil, el tratamiento de los síntomas es la principal medida. Por ejemplo, en relación con los síntomas de sequedad ocular y bucal se recomienda una buena hidratación mediante colirios, beber agua de forma frecuente y una buena higiene bucal.

El tratamiento de la parotiditiss aguda incluye los antiinflamatorios no esteroides y los corticoides sistémicos, especialmente en procesos agudos. En el tratamiento crónico del SSjuv se utiliza la hidroxicloroquina (un medicamento para tratar la malaria que también ayuda a tratar el SS). La afectación extraglandular es excepcional en la edad infantil pero cuando aparece requiere tratamientos inmunosupresores. Por otra parte, es frecuente el uso de metotrexato como tratamiento de los síntomas articulares, sobre todo si el paciente presenta artritis.
¿Cómo viven las personas con síndrome de Sjögren?
¿Qué grado de minusvalía tiene el síndrome de Sjögren?


















0 responses on "Síndrome de Sjögren juvenil, la enfermedad de las paperas"